

Оставить заявку
Оставить заявку
Мы используем cookie и сервисы веб-аналитики для работы сайта, анализа посещаемости и улучшения сервиса. Продолжая пользоваться сайтом, вы соглашаетесь с использованием cookie. Подробнее в Политике обработки персональных данных.

ОСТАВИТЬ ЗАЯВКУ
Заполняя данную форму, вы соглашаетесь с Правилами обработки персональных данных
Сочетание состава для местного применения на основе поликапролактона и неабляционной нетермической плазмы атмосферного давления в лечении розацеа: клиническое исследование
13 Мая 2025
Новые технологии красоты


01
Введение
В данном отчете описаны два случая лечения пациенток с розацеа с помощью состава для местного применения на основе поликапролактона (PCL) в сочетании с неабляционной нетермической плазмой атмосферного давления (CAP). У обеих пациенток, двух кореянок в возрасте 32 и 47 лет, после комбинированной терапии наблюдалось значительное снижение проявления симптоматики. Лечение составом на основе PCL в сочетании с нетермической CAP эффективно снизило покраснение кожи, телеангиэктазию и уменьшило количество воспалительных папул розацеа без каких-либо значительных побочных явлений. Этот новый терапевтический подход рассматривается в данном отчете как многообещающая альтернатива лазерной терапии для лечения розацеа, однако подчеркивается необходимость дальнейших исследований для выяснения его долгосрочной эффективности и безопасности.
Розацеа — это хроническое воспалительное заболевание кожи, поражающее преимущественно центральную часть лица, включая щеки, нос, подбородок, лоб и периорбитальную область. Кожные проявления этого заболевания включают стойкую эритему лица, фиматозные изменения, папулы, пустулы, телеангиэктазию и эпизоды гиперемии. Заболевание преимущественно поражает центральную часть лица и может быть классифицировано на четыре формы: эритематозно-телеангиэктатическая розацеа (ЭТР), папуло-пустулезная розацеа (ППР), фиматозная розацеа и офтальморозацеа. Развитие розацеа носит многофакторный характер и обусловлено воздействием факторов окружающей среды и генетической предрасположенностью. Патогенез включает в себя активацию врожденной иммунной системы, которая опосредуется через рецепторы опознавания паттернов и периферические сенсорные нервные реакции через ноцицепторы. Такие составы для местного применения какметронидазол, ипероральные антибиотики, такие как тетрациклины, применяемыепо отдельности илив сочетании друг с другом, считаются основными методами лечения. Такие виды фототерапии как интенсивный импульсный свет и импульсный лазер на красителях лучше всего подходят для лечения эритематозно-телеангиэктатической формы розацеа.
Новые методы лечения включают местное применение бримонидина, оксиметазолина, ивермектина, такролимуса, пимекролимуса, использование модифицированного тетрациклина с высвобождением в низкой дозе и ботулотоксина. В данном отчете представлено лечение двух пациенток с розацеа, получивших лечение с помощью трансэпидермальной доставки топического состава на основе поликапролактона (PCL) в сочетании с неабляционной нетермической плазмой атмосферного давления (CAP).
Обе пациентки дали письменное информированное согласие на публикацию данного отчета о клиническом исследовании.
Розацеа — это хроническое воспалительное заболевание кожи, поражающее преимущественно центральную часть лица, включая щеки, нос, подбородок, лоб и периорбитальную область. Кожные проявления этого заболевания включают стойкую эритему лица, фиматозные изменения, папулы, пустулы, телеангиэктазию и эпизоды гиперемии. Заболевание преимущественно поражает центральную часть лица и может быть классифицировано на четыре формы: эритематозно-телеангиэктатическая розацеа (ЭТР), папуло-пустулезная розацеа (ППР), фиматозная розацеа и офтальморозацеа. Развитие розацеа носит многофакторный характер и обусловлено воздействием факторов окружающей среды и генетической предрасположенностью. Патогенез включает в себя активацию врожденной иммунной системы, которая опосредуется через рецепторы опознавания паттернов и периферические сенсорные нервные реакции через ноцицепторы. Такие составы для местного применения какметронидазол, ипероральные антибиотики, такие как тетрациклины, применяемыепо отдельности илив сочетании друг с другом, считаются основными методами лечения. Такие виды фототерапии как интенсивный импульсный свет и импульсный лазер на красителях лучше всего подходят для лечения эритематозно-телеангиэктатической формы розацеа.
Новые методы лечения включают местное применение бримонидина, оксиметазолина, ивермектина, такролимуса, пимекролимуса, использование модифицированного тетрациклина с высвобождением в низкой дозе и ботулотоксина. В данном отчете представлено лечение двух пациенток с розацеа, получивших лечение с помощью трансэпидермальной доставки топического состава на основе поликапролактона (PCL) в сочетании с неабляционной нетермической плазмой атмосферного давления (CAP).
Обе пациентки дали письменное информированное согласие на публикацию данного отчета о клиническом исследовании.
02
Описание клинического случая
32-летняя кореянка обратилась к нам с жалобами на покраснение лица, воспаление и наличие выраженных воспалительных папул и пустул на щеках, носу и подбородке. Она перепробовала различные пероральные препараты и составы для местного применения, но желаемых результатов они не дали. В анамнезе пациентки указано, что она кухонный работник пекарни и ежедневно подвергается воздействию высоких температур в рабочее время. На основании клинической оценки пациентке был поставлен диагноз папуло-пустулезная розацеа (ППР), и назначен следующий протокол лечения: топический крем ивермектин 1% (Soolantra; Galderma Lausanne) и пероральный прием доксициклина 100 мг в день. Несмотря на то, что после трех месяцев лечения состояние лица пациентки несколько улучшилось, результаты были непостоянными и переменными (рис. 1А). Для дальнейшего улучшения клинических результатов пациентке было проведено дополнительное немедикаментозное лечение с использованием аппарата генерации нетермической плазмы атмосферного давления (PLADUO; производства компании Shenb). Инертный газообразный аргон возбуждался микроволновым генератором с частотой 2,45 ГГц, создавая плазменный импульс с энергией 0,35 Дж и длительностью воздействия 5 миллисекунд. Пятьсот плазменных импульсов были выпущены на расстоянии 10 миллиметров от поверхности кожи. После четырех еженедельных сеансов лечения с использованием аппарата CAP можно было наблюдать умеренный клинический результат, причем терапевтические улучшения были постепенными и переменными (рис. 1B). Начиная с 5-го сеанса лечения, непосредственно перед процедурой на кожу лица наносилась 10%-ная эмульсия, содержащая микросферы поликапролактона размером 1 мкм (Porzellan; Rose Lab). После девяти сеансов комбинированного лечения препаратами для местного применения с терапией нетермической атмосферной плазмой пациентка отметила значительное уменьшение проявления симптомов (рис. 1С). Клиническая оценка показала значительное уменьшение эритемы лица, телеангиэктазий, количества папул и пустул. После прекращения лечения пациентка продолжала принимать доксициклин в низкой дозе перорально и использовать топический крем с ивермектином. Через 4 месяца после прекращения лечения клиническое состояние пациентки стабилизировалось.
Пациент 1
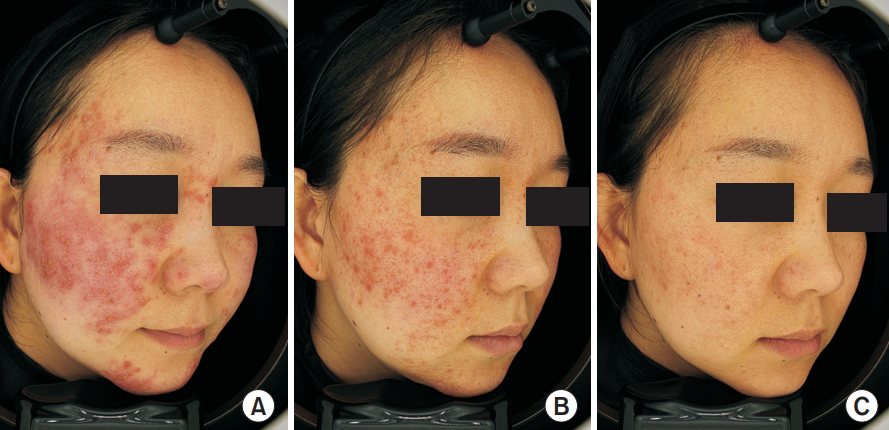
Рис. 1. 32-летняя кореянка с папулопустулезной розацеа. (A) До лечения нетермической плазмой атмосферного давления (CAP). (B) После 4 сеансов терапии CAP (C) После 9 сеансов терапии CAP и топической терапии с использованием микроэмульсии поликапролактона.
Пациент 2
47-летняя кореянка обратилась к нам с жалобами на постоянную гиперемию лица, эритему, телеангиэктазию и периодические папулезные высыпания на щеках и носу. До обращения в нашу клинику она проходила курс лечения антигистаминными препаратами и кортикостероидами в другом учреждении, что усугубило имеющиеся симптомы. Мы рекомендовали ей отказаться от использования кортикостероидов и назначили доксициклин перорально вместе с нанесением крема с ивермектином в качестве начального этапа лечения. Несмотря на некоторое первоначальное улучшение, в течение последующих недель на лице пациентки то появлялась, то исчезала эритема и воспалительные папулы (рис. 2A). Затем данная пациентка прошла четыре еженедельных сеанса лечения нетермической аргоновой плазмой атмосферного давления с теми же параметрами, что и пациентка № 1. Лечение дало определенный клинический эффект, умеренно уменьшив покраснение лица и воспалительные элементы. Для улучшения терапевтических результатов мы добавили в протокол лечения топическую эмульсию с микросферами поликапролактона, поскольку пациентка хотела получить более значительные улучшения состояния кожи. После десяти еженедельных сеансов топической терапии поликапролактоном с использованием аппарата нетермической плазмы атмосферного давления пациентка отметила заметное улучшение состояния кожи лица (рис. 2B). Клиническая оценка показала значительное снижение проявления эритемы и уменьшение количества воспалительных папул. Через 3 месяца после завершения лечения клиническое состояние пациентки стабилизировалось.
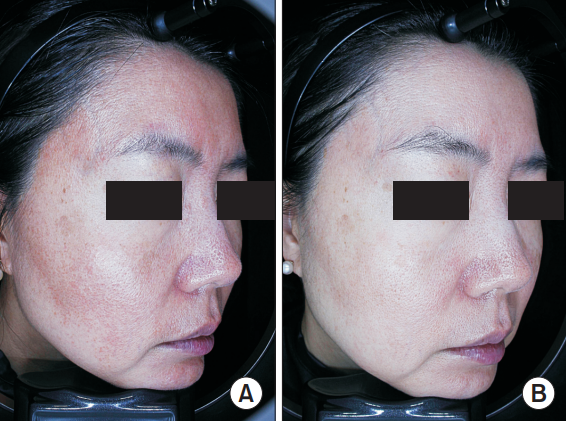
Рис. 2. 47-летняя кореянка с преимущественно эритематознотелеангиэктатической формой розацеа. (A) До лечения CAP (B) После 10 сеансов терапии CAP с использованием микроэмульсии поликапролактона.
03
Обсуждение
Розацеа — распространенное хроническое заболевание кожи, которое может значительно ухудшить качество жизни пациента. Пациенты часто испытывают целый ряд симптомов различной степени тяжести, характеризующихся цикличностью обострений и ремиссий. Существующие первоочередные методы лечения розацеа, такие как местное применение метронидазола и пероральный прием тетрациклинов, продемонстрировали свою эффективность, но они также могут вызывать побочные эффекты, приносить неудовлетворительные результаты и не могут гарантировать долгосрочного эффекта. Чтобы выйти за рамки традиционных методов лечения розацеа были изучены новые методы лечения, включая новые топические препараты и физиопроцедуры. Среди новых методов лечения рассматривалась и терапия нетермической плазмой атмосферного давления, также известная как САР, которая продемонстрировала многообещающие результаты в уменьшении воспаления и улучшении клинических результатов у пациентов с розацеа.
Нетермическая плазма атмосферного давления (CAP) генерирует множество активных форм, наиболее важными из которых являются реактивные формы кислорода и азота. В коже неабляционная нетермическая плазма атмосферного давления действует как иммуномодулирующий агент, влияя на воспалительные цитокины и реакцию иммунных клеток при различных кожных заболеваниях. Кроме того, нетермическая плазма атмосферного давления обладает хорошо выраженными антимикробными свойствами, в том числе против подкожного клеща. CAP также способствует ремоделированию поврежденного внеклеточного матрикса, стимулируя клеточную пролиферацию и миграцию. Совокупность этих свойств делает нетермическую плазму атмосферного давления перспективным средством для лечения розацеа, обеспечивая многогранный подход к лечению этого хронического воспалительного заболевания кожи. Отсутствие в данной технологии высоких температур позволяет применять ее без существенного термического повреждения кожи, что делает ее подходящей для лечения кожных заболеваний, таких как розацеа.
Наночастицы и микрочастицы могут взаимодействовать с иммунными клетками и молекулами, нацеливаясь и модулируя определенные клеточные и молекулярные компоненты. Иммуномодулирующие эффекты также наблюдались при использовании нано- или микроразмерного поликапролактона, который специально нацелен на поляризацию макрофагов. В клинических условиях поли-микросферы (молочной кислоты) использовались для лечения розацеа у пациентов азиатского происхождения. Данные микросферы поддерживают иммуномодулирующий эффект биоразлагаемых полимерных нано- или микрочастиц. Холодная плазма (CAP) может изменять поверхность кожи, улучшая ее проницаемость и способствуя доставке топических средств при их одновременном применении. В связи с этим мы предположили, что топические препараты с активными ингредиентами в виде полимерных нано- или микрочастиц могут лучше проникать в кожу в сочетании с лечением холодной плазмой (CAP).
В данном отчете рассматривается несколько вопросов, касающихся взаимодействия холодной плазмы (CAP) с поликапролактоном. Хотя обработка холодной плазмой (CAP) потенциально может влиять на свойства поверхности поликапролактоновых микросфер, в литературе указывается, что эти изменения обычно ограничиваются поверхностью и не оказывают существенного влияния на общую стабильность микросфер в контролируемых условиях. Это позволяет предположить, что в клинической практике это не является серьезной проблемой. Еще одним важным фактором является время применения холодной плазмы (CAP) в ходе комбинированного лечения. Применение холодной плазмы (CAP) перед нанесением топических препаратов может улучшить проникновение препарата в кожу. Применение холодной плазмы (CAP) на увлажненной коже с предварительно нанесенным топическим составом может сделать процедуру более комфортной для пациента за счет снижения ощущения жжения, как было показано в данном отчете, и потенциально создать дополнительные реактивные формы, которые еще сильнее улучшат трансдермальную доставку лекарственных препаратов.
Два представленных клинических случая демонстрируют, что применение топической эмульсии поликапролактона в сочетании с холодной плазмой (CAP) привело к более благоприятным клиническим результатам, чем лечение только топическим составом на основе поликапролактона (PCL). Это говорит о том, что доставка и удержание микросфер поликапролактона улучшились в пораженных участках кожи. Комбинированная терапия эффективно уменьшила воспаление и сосудистые проявления папуло-пустулезной и эритематозно-телеангиэктатической розацеа. Пациенты хорошо переносили лечение без существенных побочных эффектов. Полученные результаты свидетельствуют о том, что топический препарат на основе поликапролактона, используемый в сочетании с неабляционной нетермической плазмой атмосферного давления, может быть новым, эффективным и безопасным методом лечения розацеа. Необходимы дальнейшие исследования, например, тщательно спланированные клинические испытания, чтобы лучше понять механизмы, лежащие в основе наблюдаемых улучшений, и оценить долгосрочную эффективность и безопасность этого комбинированного подхода к лечению на большей группе пациентов.
Нетермическая плазма атмосферного давления (CAP) генерирует множество активных форм, наиболее важными из которых являются реактивные формы кислорода и азота. В коже неабляционная нетермическая плазма атмосферного давления действует как иммуномодулирующий агент, влияя на воспалительные цитокины и реакцию иммунных клеток при различных кожных заболеваниях. Кроме того, нетермическая плазма атмосферного давления обладает хорошо выраженными антимикробными свойствами, в том числе против подкожного клеща. CAP также способствует ремоделированию поврежденного внеклеточного матрикса, стимулируя клеточную пролиферацию и миграцию. Совокупность этих свойств делает нетермическую плазму атмосферного давления перспективным средством для лечения розацеа, обеспечивая многогранный подход к лечению этого хронического воспалительного заболевания кожи. Отсутствие в данной технологии высоких температур позволяет применять ее без существенного термического повреждения кожи, что делает ее подходящей для лечения кожных заболеваний, таких как розацеа.
Наночастицы и микрочастицы могут взаимодействовать с иммунными клетками и молекулами, нацеливаясь и модулируя определенные клеточные и молекулярные компоненты. Иммуномодулирующие эффекты также наблюдались при использовании нано- или микроразмерного поликапролактона, который специально нацелен на поляризацию макрофагов. В клинических условиях поли-микросферы (молочной кислоты) использовались для лечения розацеа у пациентов азиатского происхождения. Данные микросферы поддерживают иммуномодулирующий эффект биоразлагаемых полимерных нано- или микрочастиц. Холодная плазма (CAP) может изменять поверхность кожи, улучшая ее проницаемость и способствуя доставке топических средств при их одновременном применении. В связи с этим мы предположили, что топические препараты с активными ингредиентами в виде полимерных нано- или микрочастиц могут лучше проникать в кожу в сочетании с лечением холодной плазмой (CAP).
В данном отчете рассматривается несколько вопросов, касающихся взаимодействия холодной плазмы (CAP) с поликапролактоном. Хотя обработка холодной плазмой (CAP) потенциально может влиять на свойства поверхности поликапролактоновых микросфер, в литературе указывается, что эти изменения обычно ограничиваются поверхностью и не оказывают существенного влияния на общую стабильность микросфер в контролируемых условиях. Это позволяет предположить, что в клинической практике это не является серьезной проблемой. Еще одним важным фактором является время применения холодной плазмы (CAP) в ходе комбинированного лечения. Применение холодной плазмы (CAP) перед нанесением топических препаратов может улучшить проникновение препарата в кожу. Применение холодной плазмы (CAP) на увлажненной коже с предварительно нанесенным топическим составом может сделать процедуру более комфортной для пациента за счет снижения ощущения жжения, как было показано в данном отчете, и потенциально создать дополнительные реактивные формы, которые еще сильнее улучшат трансдермальную доставку лекарственных препаратов.
Два представленных клинических случая демонстрируют, что применение топической эмульсии поликапролактона в сочетании с холодной плазмой (CAP) привело к более благоприятным клиническим результатам, чем лечение только топическим составом на основе поликапролактона (PCL). Это говорит о том, что доставка и удержание микросфер поликапролактона улучшились в пораженных участках кожи. Комбинированная терапия эффективно уменьшила воспаление и сосудистые проявления папуло-пустулезной и эритематозно-телеангиэктатической розацеа. Пациенты хорошо переносили лечение без существенных побочных эффектов. Полученные результаты свидетельствуют о том, что топический препарат на основе поликапролактона, используемый в сочетании с неабляционной нетермической плазмой атмосферного давления, может быть новым, эффективным и безопасным методом лечения розацеа. Необходимы дальнейшие исследования, например, тщательно спланированные клинические испытания, чтобы лучше понять механизмы, лежащие в основе наблюдаемых улучшений, и оценить долгосрочную эффективность и безопасность этого комбинированного подхода к лечению на большей группе пациентов.
03
Цель исследования
Оценить влияние холодной плазмы PLADUO на качество возрастной кожи, определить её способность стимулировать процессы омоложения и оздоровления. Выявление оптимальных параметров воздействия, обеспечивающих максимальную эффективность в улучшении состояния кожи при сохранении минимального реабилитационного периода.
04
Гипотезы исследования
- Терапия холодной плазмой PLADUO способствует улучшению тургора кожи, повышению её упругости и эластичности.
- После курса процедур снижается выраженность гиперпигментации, улучшается цвет лица.
- Улучшается барьерная функция кожи, уменьшается ощущение сухости и стянутости.
- Применение аргоновой плазмы на аппарате PLADUO после воздействия азотной плазмы способствует ускорению процессов регенерации кожных покровов и снижению выраженности реабилитационного периода, обеспечивая его более лёгкое течение.
- Терапия холодной плазмой с использованием аппарата PLADUO может рассматриваться как неинвазивная альтернатива традиционным методам, основанным исключительно на термическом воздействии. Это обусловлено наличием биохимического влияния плазмы, которое способствует активации регенераторных процессов в коже без выраженного термического повреждения. Дополнительными преимуществами метода являются его безболезненность и минимальный реабилитационный период
05
Материалы и методы
Дизайн исследования: проведено проспективное интервенционное исследование без контрольной группы.
Исследование проводилось на группе из 8 женщин в возрасте 40+ лет. Каждая пациентка получила от 1 до 6 процедур холодной азотной плазмы. У трёх пациенток дополнительно были проведены процедуры аргоновой плазмой для оценки её влияния на ускорение процессов реабилитации после термического воздействия азотной плазмы.
Перед началом исследования все участницы подписали добровольное информированное согласие на проведение процедур, фотофиксацию и анализ полученных данных.
Критерии включения:
Критерии исключения:
Исследование проводилось на группе из 8 женщин в возрасте 40+ лет. Каждая пациентка получила от 1 до 6 процедур холодной азотной плазмы. У трёх пациенток дополнительно были проведены процедуры аргоновой плазмой для оценки её влияния на ускорение процессов реабилитации после термического воздействия азотной плазмы.
Перед началом исследования все участницы подписали добровольное информированное согласие на проведение процедур, фотофиксацию и анализ полученных данных.
Критерии включения:
- Возраст старше 35 лет;
- Жалобы на снижение качества кожи, проявляющееся в изменении её плотности, упругости, увлажнённости, неравномерном тоне и наличии возрастных изменений.
Критерии исключения:
- Тяжелые системные заболевания (например, аутоиммунные, онкологические);
- Острые воспалительные процессы в зоне воздействия;
- Беременность и период лактации;
- Прием лекарственных препаратов, влияющих на регенерацию кожи (например, системные ретиноиды).
06
Протокол
Перед началом терапии всем участникам проводился детализированный сбор анамнеза, включающий информацию о состоянии кожи, предшествующих методах омоложения, наличии дерматологических заболеваний, особенностях образа жизни и привычках ухода за кожей.
Проводился объективный дерматологический осмотр с оценкой состояния кожи по стандартным клиническим шкалам, включая степень выраженности морщин, уровень гидратации, эластичность, выраженность гиперпигментации и тон кожи.
Подготовка кожи
Перед проведением процедуры выполнялась стандартная подготовка кожи, включающая:
Настройка параметров
Подбор параметров процедуры осуществлялся индивидуально, с целью достижения выраженного эффекта при минимальном реабилитационном периоде и в зависимости от запроса пациента.
После обработки кожи азотной плазмой проводилась повторная антисептическая обработка водным раствором хлоргексидина, после чего для улучшения реабилитационного периода выполнялась обработка аргоновой плазмой.
Промежутки проведения процедур
Постпроцедурный период
Сразу после процедуры у пациентов наблюдалась гиперемия, выраженность которой зависела от параметров воздействия и индивидуальной чувствительности кожи.
Дополнительно, для ускорения реабилитации и усиления клинического эффекта, 3 пациентам через 2−3 дня после основной процедуры выполнялась дополнительная обработка аргоновой плазмой.
Результаты прошли оценку через 1 месяц после заключительной процедуры, основываясь на клиническом обследовании и цифровых фотографиях, сделанных до и после каждой процедуры. Результаты были оценены по следующим параметрам:
Проводился объективный дерматологический осмотр с оценкой состояния кожи по стандартным клиническим шкалам, включая степень выраженности морщин, уровень гидратации, эластичность, выраженность гиперпигментации и тон кожи.
Подготовка кожи
Перед проведением процедуры выполнялась стандартная подготовка кожи, включающая:
- Обработку кожи водным раствором хлоргексидина.
- Нанесение анестезирующего крема с экспозицией 20 минут под окклюзионную плёнку.
- Предварительное увлажнение кожи. Пациентам с выраженной обезвоженностью кожи предварительно проводилась биоревитализация за 2 недели до начала курса процедур.
Настройка параметров
Подбор параметров процедуры осуществлялся индивидуально, с целью достижения выраженного эффекта при минимальном реабилитационном периоде и в зависимости от запроса пациента.
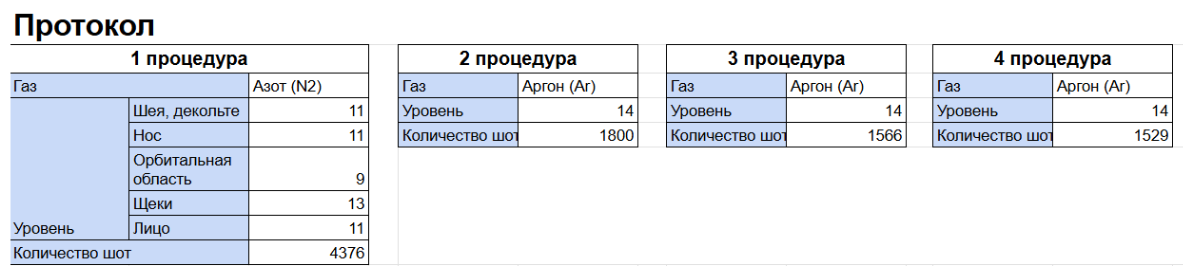
- Высокие параметры (7−13 уровень азота) применялись для коррекции пигментации и достижения омолаживающего эффекта.
- Средние параметры (4−6 уровень азота) использовались для общего улучшения качества кожи.
- Аргоновая плазма (13−14 уровень) применялась для ускорения процессов заживления.
После обработки кожи азотной плазмой проводилась повторная антисептическая обработка водным раствором хлоргексидина, после чего для улучшения реабилитационного периода выполнялась обработка аргоновой плазмой.
Промежутки проведения процедур
- Процедуры азотной плазмой с высокими параметрами проводились с интервалом 1 месяц.
- При использовании средних параметров интервалы составляли 2−3 недели.
- Процедуры аргоновой плазмой проводились с интервалом 2−3 дня для ускорения заживления.
Постпроцедурный период
Сразу после процедуры у пациентов наблюдалась гиперемия, выраженность которой зависела от параметров воздействия и индивидуальной чувствительности кожи.
- В первые 12 часов рекомендовался сухой режим (отказ от контакта кожи с водой).
- После этого пациенты могли вернуться к привычному уходу, за исключением средств с кислотами и абразивными частицами.
- Восстановительный уход включал использование регенерирующих средств в течение не менее 2 недель.
- На 3−5 день (в зависимости от уровня энергии) отмечалось образование эпителиальных корочек, которые самостоятельно отшелушивались в течение 5−7 дней.
Дополнительно, для ускорения реабилитации и усиления клинического эффекта, 3 пациентам через 2−3 дня после основной процедуры выполнялась дополнительная обработка аргоновой плазмой.
Результаты прошли оценку через 1 месяц после заключительной процедуры, основываясь на клиническом обследовании и цифровых фотографиях, сделанных до и после каждой процедуры. Результаты были оценены по следующим параметрам:
- сбор анамнеза
- визуальный осмотр кожи с фиксацией результатов на фото
- фотографирование лиц участников в одинаковых условиях: на одном фоне, при одинаковом освещении, используя одну и ту же фотокамеру, SONY ALPHA 6700
- анализ по метрикам: увлажненность кожи, эластичность и плотность кожи, пигментация, микрорельеф кожи, отсутствие высыпаний, светоотражающие свойства кожи.
- экспертная оценка состояния кожи
- самооценка: участники оценивали состояние своей кожи
07
Результаты
В ходе исследования оценивались изменения ключевых параметров состояния кожи после курса процедур с использованием азотной и аргоновой плазмы.
Уже после первых сеансов зафиксировано значительное улучшение следующих показателей:
Эффективность полного курса
Уже после первых сеансов зафиксировано значительное улучшение следующих показателей:
- Увлажнённость кожи — увеличение гидратации эпидермиса, устранение сухости и ощущения стянутости.
- Эластичность и плотность — повышение упругости и тургора кожи.
- Пигментация — выравнивание тона, снижение проявлений гиперпигментации.
- Микрорельеф — сглаживание неровностей, уменьшение выраженности морщин.
- Высыпания — у пациентов с возрастным акне оно полностью исчезло.
- Светоотражающие свойства кожи — улучшение светоотражающих свойств, здоровое сияние кожи лица.
Эффективность полного курса
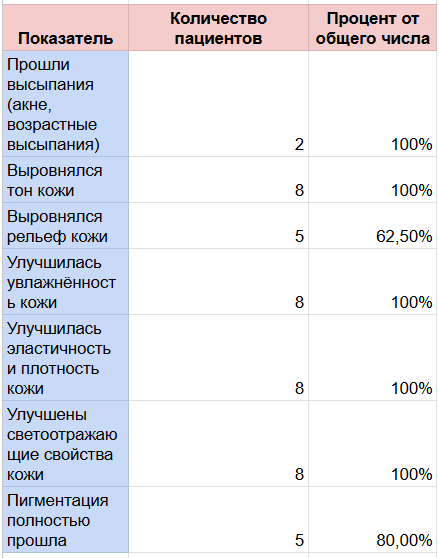
- 100% (n=8) пациентов зафиксировали повышение увлажнённости, эластичности и плотности кожи, а также улучшение её светоотражающих свойств.
- Выравнивание тона наблюдалось у 100% (n=8) пациентов, улучшение микрорельефа — у 62,5% (n=5) участников.
- Полное исчезновение гиперпигментации отмечено у 80% (n=5) пациентов.
- У 25% (n=2) пациентов, имевших высыпания, они полностью исчезли к окончанию курса.
- У всех пациентов (100%) реабилитационный период проходил в умеренной форме, без выраженных осложнений. Восстановление кожи шло в предсказуемом темпе, длительность — 1−2 недели. Все пациенты отмечали, что реабилитация проходила комфортно.
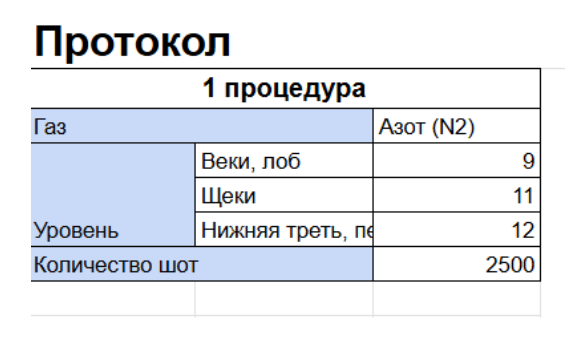
Клинический случай 1
Пациентка, обратившаяся с целью улучшения качества кожи, предъявляла жалобы на снижение упругости, выраженность морщин и недостаточную увлажнённость кожи. В рамках проведённой терапии пациентке выполнена одна процедура азотно-плазменного омоложения и три процедуры с использованием аргоновой плазмы, направленные на ускорение регенерации и снижение постпроцедурного дискомфорта.
Через 1 месяц после начала курса наблюдались следующие клинические изменения: повышение тургора кожи, уменьшение глубины морщин в статическом состоянии, выравнивание тона, улучшение состояния периорбитальной зоны, увеличение уровня увлажнённости кожи и улучшение её светоотражающих свойств.
Через 1 месяц после начала курса наблюдались следующие клинические изменения: повышение тургора кожи, уменьшение глубины морщин в статическом состоянии, выравнивание тона, улучшение состояния периорбитальной зоны, увеличение уровня увлажнённости кожи и улучшение её светоотражающих свойств.

Клинический случай 2
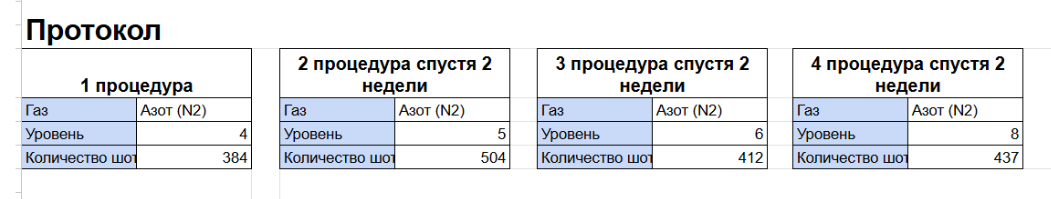
Пациентка, 47 лет, предъявляла жалобы на снижение тургора кожи, возрастные высыпания акне, гиперпигментацию в области щёк и выраженную сухость кожного покрова. В рамках коррекции проведён курс из четырёх процедур с применением азотной плазмы на средних уровнях мощности с постепенным повышением уровня, курс направлен на улучшение качества кожи.
Через 1 месяц после начала терапии отмечены следующие клинические результаты: повышение тургора кожи, снижение выраженности гиперпигментации, уменьшение количества воспалительных элементов, выраженный лифтинг-эффект, выравнивание тона кожи и увеличение уровня её увлажнённости.
Через 1 месяц после начала терапии отмечены следующие клинические результаты: повышение тургора кожи, снижение выраженности гиперпигментации, уменьшение количества воспалительных элементов, выраженный лифтинг-эффект, выравнивание тона кожи и увеличение уровня её увлажнённости.

Клинический случай 3
Пациентка обратилась с жалобами на гиперпигментацию (мелазмы), снижение тургора кожи и выраженную сухость. В рамках терапии проведено 4 процедуры с использованием азотно-плазменного воздействия: 1 на высокие параметрах, 3 на средних с постепенным повышением уровня. Протокол направлен на коррекцию пигментации и улучшение качества кожи.
Через 2 месяца после начала курса отмечены следующие клинические результаты: осветление мелазм, выравнивание тона кожи, повышение её эластичности, уменьшение выраженности мелких морщин в периорбитальной области и увеличение уровня увлажнённости кожи.
Через 2 месяца после начала курса отмечены следующие клинические результаты: осветление мелазм, выравнивание тона кожи, повышение её эластичности, уменьшение выраженности мелких морщин в периорбитальной области и увеличение уровня увлажнённости кожи.
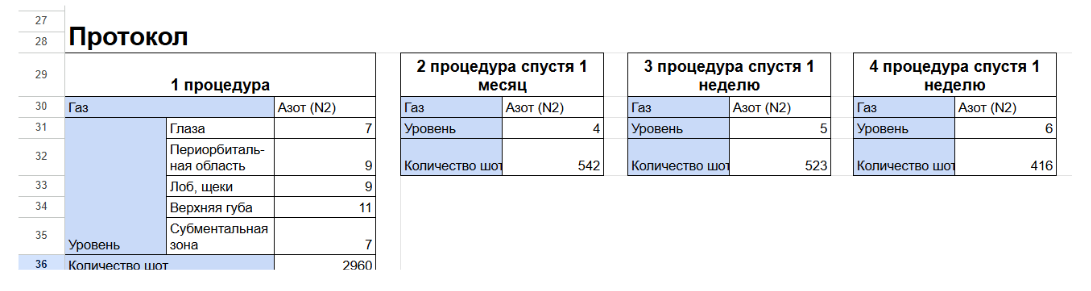

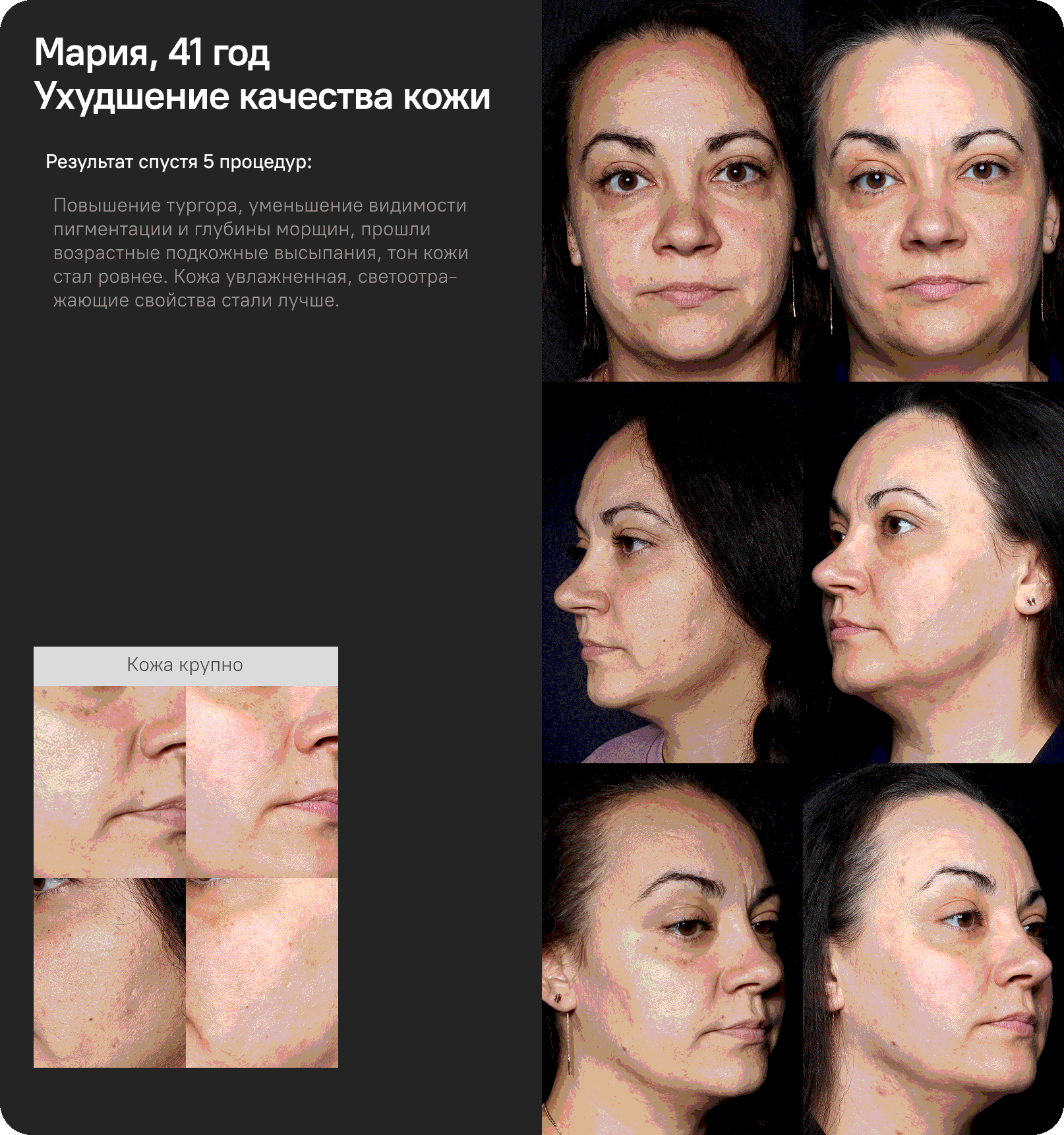
Клинический случай 4
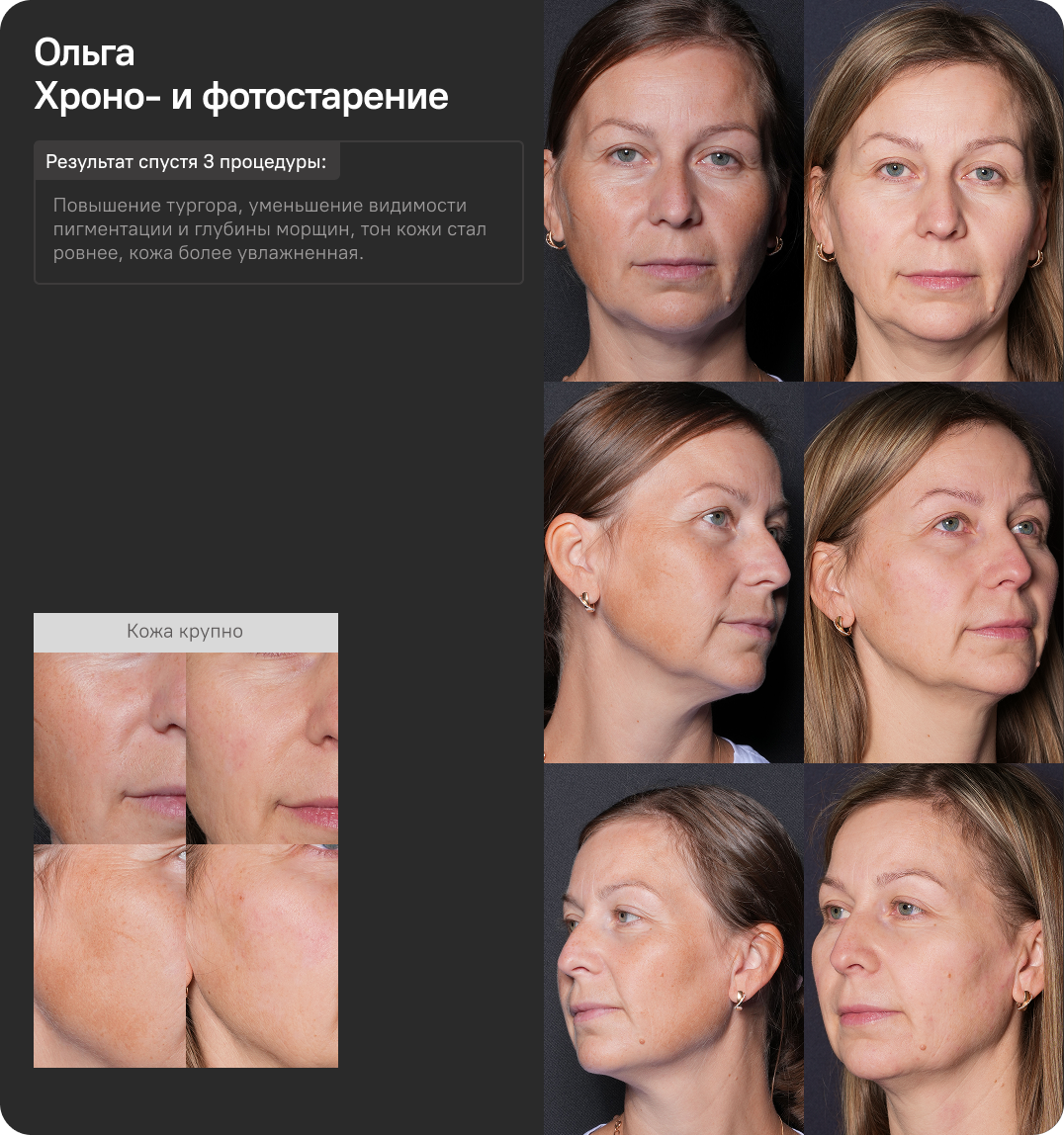
Пациентка, 41 год, с признаками хроно- и фотостарения кожи. В рамках терапии проведена процедура азотно-плазменного воздействия на уровнях мощности 11 и уровне 9 в периорбитальной зоне, а также курс из четырёх процедур аргоновой плазмы, направленных на улучшение реабилитационного периода.
После первой сессии отмечены выраженные клинические изменения: улучшение текстуры кожи, повышение тургора и эластичности, выравнивание тона лица, уменьшение выраженности морщин. Через 1 месяц после начала курса наблюдалось дальнейшее улучшение состояния кожи: снижение выраженности гиперпигментации и глубины морщин, исчезновение возрастных подкожных высыпаний, увеличение уровня увлажнённости и улучшение светоотражающих свойств кожного покрова.
После первой сессии отмечены выраженные клинические изменения: улучшение текстуры кожи, повышение тургора и эластичности, выравнивание тона лица, уменьшение выраженности морщин. Через 1 месяц после начала курса наблюдалось дальнейшее улучшение состояния кожи: снижение выраженности гиперпигментации и глубины морщин, исчезновение возрастных подкожных высыпаний, увеличение уровня увлажнённости и улучшение светоотражающих свойств кожного покрова.
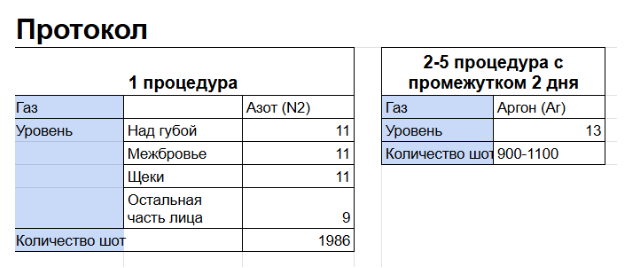
Клинический случай 5
Пациентка, 40 лет, обратилась с жалобами на гиперпигментацию в области щёк. В рамках коррекции проведена одна процедура азотной плазмой на высоких параметрах.
Через 1 месяц после начала терапии отмечено значительное уменьшение гиперпигментации вплоть до её практически полного исчезновения. Дополнительно зафиксированы улучшение текстуры кожи, выравнивание тона лица, снижение глубины морщин, повышение уровня увлажнённости и улучшение светоотражающих свойств кожного покрова.
Через 1 месяц после начала терапии отмечено значительное уменьшение гиперпигментации вплоть до её практически полного исчезновения. Дополнительно зафиксированы улучшение текстуры кожи, выравнивание тона лица, снижение глубины морщин, повышение уровня увлажнённости и улучшение светоотражающих свойств кожного покрова.
Влияние аргоновой плазмы на реабилитацию
Дополнительное применение аргоновой плазмы у 3 пациентов позволило ускорить процессы заживления, минимизировать воспалительную реакцию и сократить выраженность постпроцедурного дискомфорта.
Безопасность и субъективная оценка результатов.
Во время исследования ни у одного пациента не было зафиксировано осложнений или побочных эффектов.
Все пациенты выразили удовлетворённость полученными результатами. Они отмечали, что кожа выглядела заметно лучше, что также подтверждалось отзывами окружающих. После курса процедур участники стали тратить меньше времени и ресурсов на использование косметических средств, поскольку кожа выглядела здоровой и ухоженной даже без декоративной косметики.
Дополнительное применение аргоновой плазмы у 3 пациентов позволило ускорить процессы заживления, минимизировать воспалительную реакцию и сократить выраженность постпроцедурного дискомфорта.
Безопасность и субъективная оценка результатов.
Во время исследования ни у одного пациента не было зафиксировано осложнений или побочных эффектов.
Все пациенты выразили удовлетворённость полученными результатами. Они отмечали, что кожа выглядела заметно лучше, что также подтверждалось отзывами окружающих. После курса процедур участники стали тратить меньше времени и ресурсов на использование косметических средств, поскольку кожа выглядела здоровой и ухоженной даже без декоративной косметики.
11
Вывод
Применение холодной плазмы аппарата PLADUO в качестве монометода продемонстрировало клиническую эффективность в улучшении качества возрастной кожи. Результаты проведенного исследования подтверждают высокую эффективность терапии холодной атмосферной плазмой (ХАП) с использованием аппарата PLADUO в улучшении качества возрастной кожи. Данный метод демонстрирует выраженное стимулирующее воздействие на процессы неоколлагенеза и синтеза эластина, что приводит к повышению упругости и эластичности кожных покровов. Отмечено значительное улучшение микроциркуляции и насыщения тканей кислородом, что способствует активному восстановлению и обновлению клеточных структур.
Благодаря выраженному модулирующему эффекту на окислительно-восстановительные процессы и редокс-статус кожи, холодная плазма эффективно активирует регенераторные механизмы, что положительно сказывается на барьерной функции эпидермиса и уровне увлажненности кожи. Отмечено снижение трансэпидермальной потери влаги и восстановление липидного баланса, что делает метод перспективным в терапии возрастных изменений, сопровождающихся сухостью и повышенной чувствительностью кожи.
Мощный антибактериальный и противовоспалительный потенциал ХАП позволяет успешно применять данную методику у пациентов с акне, розацеа и поствоспалительными изменениями. Активные формы кислорода и азота способствуют уменьшению бактериальной нагрузки, нормализации себопродукции и выравниванию текстуры кожи. Также ХАП оказывает регуляторное воздействие на меланогенез, способствуя коррекции гиперпигментации и выравниванию тона кожи.
Особенно важно, что терапия с использованием аппарата PLADUO обеспечивает не только термическое, но и биохимическое воздействие. Это делает процедуру многофакторным инструментом омоложения, который превосходит традиционные лазерные методики за счет минимального реабилитационного периода и отсутствия инвазивного повреждения тканей.
Исследование также подтвердило безопасность метода: ни у одной пациентки не было зарегистрировано серьезных побочных эффектов, процедура была хорошо переносима, а субъективные оценки пациенток после курса процедур свидетельствовали о высоком уровне удовлетворенности полученными результатами.
Таким образом, терапия холодной плазмой с применением аппарата PLADUO может рассматриваться как перспективная неинвазивная методика коррекции возрастных изменений кожи. Её эффективность связана с комплексным воздействием на различные патофизиологические механизмы старения, а безопасность и отсутствие длительного реабилитационного периода делают её привлекательной альтернативой более агрессивным эстетическим процедурам.
Благодаря выраженному модулирующему эффекту на окислительно-восстановительные процессы и редокс-статус кожи, холодная плазма эффективно активирует регенераторные механизмы, что положительно сказывается на барьерной функции эпидермиса и уровне увлажненности кожи. Отмечено снижение трансэпидермальной потери влаги и восстановление липидного баланса, что делает метод перспективным в терапии возрастных изменений, сопровождающихся сухостью и повышенной чувствительностью кожи.
Мощный антибактериальный и противовоспалительный потенциал ХАП позволяет успешно применять данную методику у пациентов с акне, розацеа и поствоспалительными изменениями. Активные формы кислорода и азота способствуют уменьшению бактериальной нагрузки, нормализации себопродукции и выравниванию текстуры кожи. Также ХАП оказывает регуляторное воздействие на меланогенез, способствуя коррекции гиперпигментации и выравниванию тона кожи.
Особенно важно, что терапия с использованием аппарата PLADUO обеспечивает не только термическое, но и биохимическое воздействие. Это делает процедуру многофакторным инструментом омоложения, который превосходит традиционные лазерные методики за счет минимального реабилитационного периода и отсутствия инвазивного повреждения тканей.
Исследование также подтвердило безопасность метода: ни у одной пациентки не было зарегистрировано серьезных побочных эффектов, процедура была хорошо переносима, а субъективные оценки пациенток после курса процедур свидетельствовали о высоком уровне удовлетворенности полученными результатами.
Таким образом, терапия холодной плазмой с применением аппарата PLADUO может рассматриваться как перспективная неинвазивная методика коррекции возрастных изменений кожи. Её эффективность связана с комплексным воздействием на различные патофизиологические механизмы старения, а безопасность и отсутствие длительного реабилитационного периода делают её привлекательной альтернативой более агрессивным эстетическим процедурам.
Читайте статьи:
30 Июня 2024
Новые технологии красоты


30 Июня 2024
Новые технологии красоты


30 Июня 2024
Новые технологии красоты


Все статьи из блога
Все статьи из блога









